Раннее обнаружение онкологического заболевания дает высокий шанс на достижение ремиссии. Рак груди — чрезвычайно распространенная патология: согласно данным ВОЗ, в 2020 году она была диагностирована у 2,3 миллионов женщин в мире, а в России в 2018 году было зарегистрировано 70682 новых случаев, что сделало опухоли молочной железы наиболее часто встречающимся онкологическим заболеванием (20,9% в структуре всех злокачественных патологий по версии Минздрава).
По этим причинам каждая женщина, начиная с определенного возраста, должна проходить скрининг рака молочной железы (РМЖ). Рассмотрим подробно, что такое скрининг, чем он отличается от ранней диагностики и какие вопросы следует обсудить с доктором.
Скрининг, диагностика и профилактика: в чем разница?
- Скрининг – это обследование, направленное на поиск заболевания, которое еще не успело проявить себя явными симптомами.
- Ранняя диагностика – это обследование, направленное на поиск заболевания, которое уже успело проявить себя симптомами, но не успело стать «запущенным».
- Профилактика – мероприятия, направленые на снижение риска появления заболевания.
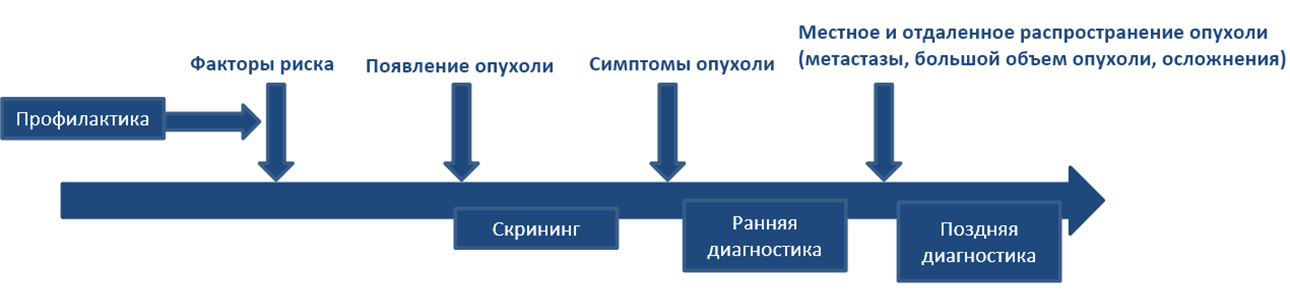
Цели у скрининга, ранней диагностики и профилактики разные.
- Цель скрининга РМЖ – в снижении риска смерти от рака, а не просто в раннем выявлении опухолевого заболевания. Не всегда раннее выявление рака гарантирует ремиссию — результат лечения зависит от совокупности факторов: времени начала терапии, ее характера и биологических особенностей опухоли.
- Цель ранней диагностики – подтверждение либо исключение онкологического заболевания при наличии симптомов.
- Цель профилактики – снижение вероятности возникновения опухоли.
Скрининг рака молочной железы с помощью маммографии, УЗИ и МРТ
Золотой стандарт скрининга РМЖ – маммография. Это — инструментальное исследование, основанное на низкодозированном рентгеновском излучении. Маммография помогает выявить даже маленькие и труднодоступные для прощупывания раковые опухоли, а также предраковые новообразования. Маммографию применяют и для скрининга, и для ранней диагностики, и для профилактики рака молочной железы, в зависимости от наличия или отсутствия симптоматики.
Ультразвуковое исследование молочных желез (УЗИ) и магнитно-резонансная томография (МРТ) имеют вспомогательное и уточняющее значение — например, при сомнительных результатах маммографии. В качестве самостоятельного метода скрининга они не применяются.
В рамках ранней диагностики (обследования в связи с наличием симптомов) проводятся маммография и УЗИ. В комбинации эти исследования повышают вероятность постановки правильного диагноза.
Для пациенток из группы высокого риска (например, при обнаруженной мутации генов или при наличии рака молочной железы у кровных родственников), а также при высокой плотности молочных желез, целесообразно проводить все три исследования: маммографию, УЗИ и МРТ.
Кому и когда стоит задуматься о необходимости прохождения скрининга?
Скрининг рекомендован, если у вас есть хотя бы один из факторов повышенного риска появления РМЖ:
– у ваших ближайших родственниц (мамы, сестры, тети) был диагностирован рак молочной железы, яичников или маточных труб в молодом возрасте (до 45 лет).
– ранее у вас уже был диагностирован рак молочной железы, яичников или маточных труб, и сейчас вы находитесь в стадии ремиссии.
– в ходе специального лабораторного исследования у вас в ДНК выявлены наследственные генетические мутации, которые повышают риск РМЖ. Наиболее опасными являются мутации генов BRCA1 и BRCA 2. Мутации генов CDH1, CHEK2, PALB2, ATM, BARD1 менее опасны с точки зрения вероятности развития рака, но и в этом случае проведение регулярного скрининга пойдет на пользу.
– вы проходили лучевую терапию в зоне молочных желез по поводу злокачественных новообразований органов грудной клетки в возрасте от 10 до 30 лет (чаще всего это бывает по поводу лимфомы с поражением внутригрудных лимфоузлов).
– перечисленные выше факторы — не о вас, но сейчас ваш возраст составляет 50 и более лет.
В России в рамках диспансеризации взрослого населения предусмотрена возможность прохождения скрининга РМЖ у всех женщин, начиная с 40 лет. Однако европейское (ESMO) и американское (ASCO) общества медицинской онкологии озвучивают мнение, что при отсутствии факторов риска проходить регулярные скрининги до 50 лет необязательно.
С какой периодичностью следует проходить обследования в рамках скрининга?
Рекомендуемая периодичность прохождения скрининга с помощью маммографии – один раз в два года.
Рекомендуемый период менструального цикла для прохождения маммографии – первые десять дней. УЗИ и МРТ можно проходить в любой день цикла.
При обнаружении доброкачественного новообразования врач может рекомендовать прохождение повторного обследования через 6 месяцев.
Почему важно посетить онколога перед прохождением скрининга?
Обследоваться без участия доктора нецелесообразно, т.к. идеального и универсального метода скрининга не существует. Только онколог-маммолог может оценить, какие именно диагностические исследования актуальны в вашем случае. Врач также поможет интерпретировать полученные результаты диагностики.
Встречаются случаи, когда при маммографии заболевание упускается, и далеко не всегда это связано с опытностью и уровнем квалификации рентгенолога. Например, высокая плотность молочной железы может затруднять оценку результатов исследования, поэтому в таких случаях предпочтительнее УЗИ.
Лобулярную карциному (сравнительно редкий подтип РМЖ – дольковый рак) крайне непросто увидеть в ходе маммографии или УЗИ, т.к. этот рак не формирует четко очерченный узелок или шишку.
При прохождении скрининга существует риск ложноположительного результата. Это ситуация, когда обнаруженные изменения подозрительны в отношении РМЖ, но в реальности они являются проявлением доброкачественной опухоли. Для постановки окончательного диагноза может понадобиться проведение дополнительных исследований — в частности, биопсии. Когда пациент проходит скриниг самостоятельно, без консультации с онкологом, само подозрение на наличие рака может вызвать тревогу и отчаяние.
Резюме
Если вам или вашим ближайшим родственницам был поставлен диагноз РМЖ, рака яичников или маточных труб; если вы старше 50 лет; если вы проходили процедуру лучевой терапии на область грудной клетки, вам следует задуматься о прохождении регулярного скрининга, а именно маммографии.
Маммография проводится раз в 2 года, и иногда дополняется УЗИ либо МРТ при сомнительных результатах маммографии (по усмотрению онколога). Маммографию следует проводить в первые 10 дней менструального цикла. Сроки прохождения диагностики у пациентки в периоде менопаузы следует обсудить с врачом.
Обнаружение изменений в молочной железе при самообследовании – повод обсудить с онкологом прохождение маммографии, а при наличии показаний – УЗИ и МРТ молочных желез.
Многие наследственные мутации, например мутации генов BRCA1,2, PALB2, CDH1, ATM, CHEK2 увеличивают риск возникновения РМЖ. Наиболее высокий риск наблюдается при мутации генов BRCA1 и BRCA2. При носительстве этих мутаций целесообразно рассмотреть возможность профилактического удаления молочных желез. У носительниц мутаций генов BRCA1 и BRCA2 риск развития РМЖ после профилактической мастэктомии снижается на 93%. Сегодня эстетическая сторона вопроса не составляет проблемы, и иногда хирург выполняет реконструкцию силиконовыми имплантатами одновременно с удалением молочных желез, в рамках одной операции.
В отсутствии факторов риска вам следует придерживаться стандартных рекомендаций по профилактике РМЖ: поддержание нормальной массы тела, рациональное и сбалансированное питание, физическая активность, отказ от курения и злоупотребления алкоголем. Помните, что риск никогда и ни у кого не исключен полностью, поэтому всем людям (и женщинам, и мужчинам) следует внимательно относиться к любым изменениям в области грудных желез.